Тридцатисемилетний пациент обратился за консультацией в отделение челюстно-лицевой хирургии Университетской клиники города Майнца после совета частного стоматолога. Клиническое обследование выявило необходимость реставрации зубов при скелетной аномалии класса II с дистальным положением прикуса 7 мм и сильно ограниченным открытием рта с максимальной позицией режущего края в 1 см (SKD макс.). Помимо этого, пациент страдал ожирением, одышкой и синдромом обструктивного апноэ во время сна, что позволяло пациенту спать преимущественно в вертикальном положении.
В анамнезе пациента была информация о проведенной десять лет назад операции по замене реберно-хрящевого ВНЧС с правой стороны по причине запущенного остеоартроза в результате падения с переломом шейки в детстве. После проведения цифровой объемной томографии (DVT) с целью оценки ВНЧС с выраженной гипомобильностью нижней челюсти подтвердился предполагаемый диагноз височно-нижнечелюстного анкилоза типа IV с правой стороны и III типа слева, а также типа V с обеих сторон.
Из-за отсутствия срочности реставрации зубов и сложности клинической картины для пациента была разработана междисциплинарная концепция лечения.
Основными направлениями планирования и реализации терапии была реконструкция ВНЧС аллопластическим протезом с одновременным смещением нижней и верхней челюсти, а также изготовление протезов верхней и нижней челюсти после удаления не подлежащих сохранению зубов. При этом промежуточная протезная реставрация служила как для интраоперационного шинирования, так и для защиты послеоперационной окклюзии. Планирование и лабораторное изготовление зубного протеза проводилось исключительно на основе трехмерной модели, поскольку получение слепка было невозможно из-за сильно ограниченного открывания рта.
После удаления не подлежащих сохранению зубов - 17, 16, 12-27, 36, 46 и 47, и наложения предварительно сформированных верхних и нижних промежуточных протезов, была проведена остеотомия верхней челюсти на уровне Le-Fort-I с перестройкой и остеосинтезом с использованием промежуточных окклюзионных шин, изготовленных при помощи технологии CAD/САМ. Кортико-губчатый костный трансплантат из гребня подвздошной кости, который был поднят одновременно с промежуточной остеопластикой, был использован для увеличения костной поверхности прикрепления после смещения верхней челюсти вперед. Затем был обнажен правый височно-нижнечелюстной сустав через расширение преаурикулярного доступа вдоль ранее существовавшего рубца в ретромандибулярном направлении; левый височно-нижнечелюстной сустав - через преаурикулярный и дополнительно ретромандибулярный доступ.
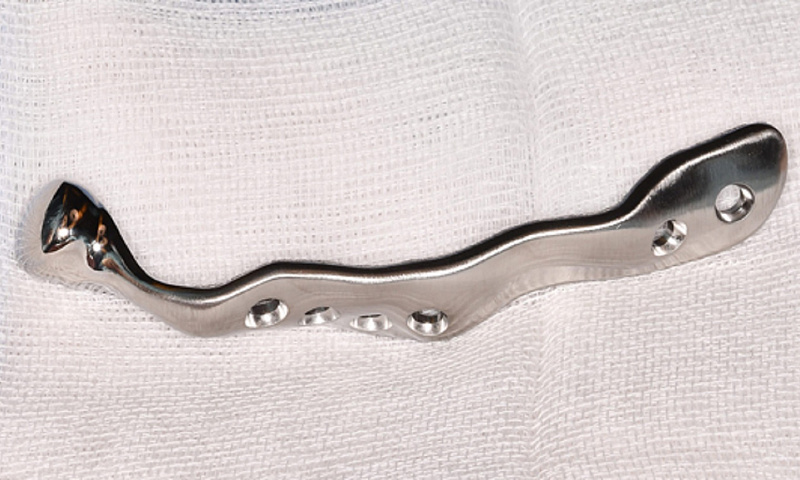
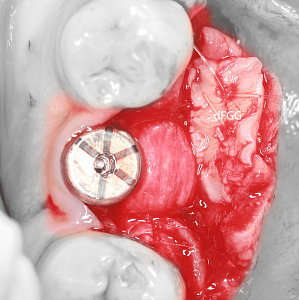
За этим последовало удаление анкилозного образования с обеих сторон и резекция деформированных челюстных суставов с моделированием сглаживания нижней стороны скуловой дуги для создания контактной поверхности для впоследствии введенных компонентов ямки (Zimmer Biomet Holdings, Warsaw, Indiana, USA). После установки промежуточного протеза нижней челюсти и окклюзионной шины появилась возможность без проблем установить и зафиксировать на нижней челюсти винтами для остеосинтеза индивидуальные эндопротезы височно-нижнечелюстного сустава (Zimmer Biomet Holdings, Warsaw, Indiana, USA).
Послеоперационное течение оказалось беспроблемным, так что через десять дней пациента выписали домой, было назначено амбулаторное лечение. С третьей послеоперационной недели началась разработка челюсти с использованием техники шпателя,с шестой недели открывание ротовой полости было улучшено благодаря прибору TheraBite System®(Atos Medical GmbH, Troisdorf, Deutschland). Устройство для восстановления подвижности челюсти использовалось в соответствии с рекомендованной производителем программой упражнений «7–7–7»(семь раз в день растягивание в течение семи секунд). В течение первых шести месяцев после операции открывание рта увеличилось до 4,2 см SKD-max. Также произошло снижение веса на 20 кг и значительное улучшение общего состояния. Пациент сообщил, что наконец-то снова может спать лежа.
Материал для статьи:
информационно-новостной сайт “zm online”